Im Jahr 2024 sind in Deutschland offiziell 230.392 Personen an Krebs verstorben; nur Herz-Kreislauf-Erkrankungen kosten noch mehr Menschenleben. Lange galt Krebs als weitgehend isoliertes Krankheitsgeschehen. Entartete Zellen wuchern autonom, bilden Metastasen und werden zur lebensbedrohlichen Gefahr. Doch diese Vorstellung hat sich in den letzten Jahren gewandelt. Krebszellen existieren nicht autark. Sie agieren vielmehr in einem fein austarierten biologischen Netzwerk aus Immunzellen, Bindegewebe, Blutgefäßen – und Nerven.
Seit Längerem ist bekannt, dass viele solide Tumoren von Nervenfasern durchzogen sind. Deren Signale können die Aktivität von körpereigenen Abwehrzellen dämpfen, wodurch der Tumor weiter wächst. Unklar war bislang jedoch, über welche Mechanismen diese Wechselwirkung zustande kommt. Eine Forschungsarbeit aus den USA in „Nature“ bringt Licht ins Dunkel. Demnach sind Tumoren offenbar in der Lage, Nervenzellen in ihrer direkten Umgebung funktionell zu „kapern“ und eine unmittelbare Kommunikationsachse ins Gehirn aufzubauen. Krebs agiert damit deutlich komplexer als bislang angenommen. Er nutzt neuronale Netzwerke, um auch unter Therapie sein Überleben zu sichern.
Experimente mit Lungenkrebs bei Mäusen
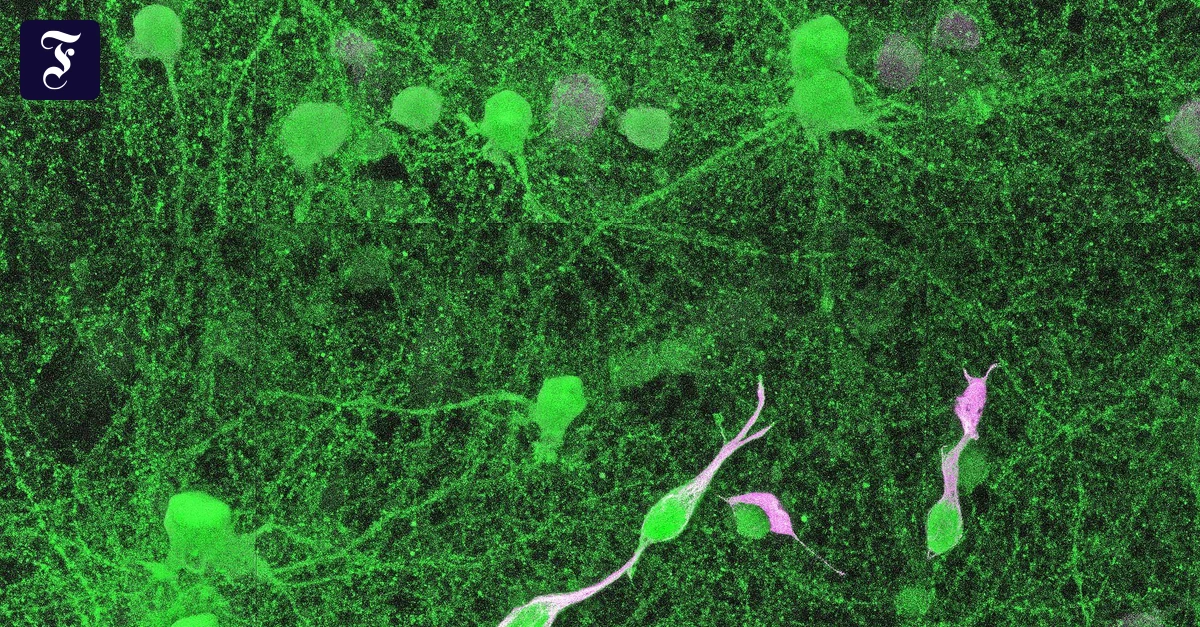
Die Forschungsgruppe der University of Pennsylvania konzentrierte sich in ihrer Studie auf das Lungenadenokarzinom, eine häufige Form von Lungenkrebs. In Versuchen mit Mäusen, bei denen die Erkrankung gezielt genetisch ausgelöst wurde, konnte sie zunächst zeigen, dass diese Karzinome dicht von Nervenfasern des sogenannten Vagusnervs durchzogen sind. Der Vagusnerv fungiert in unserem Körper als Datenautobahn zwischen den inneren Organen und dem Gehirn. Er übermittelt fortlaufend Informationen über den Funktionszustand von Herz, Lungen, Leber, Milz und Magen-Darm-Trakt ans Gehirn. Dort werden die Informationen aus den Organen verarbeitet und bei Bedarf Reaktionen ausgelöst.
Auffällig war die hohe Dichte der vagalen Fasern im Tumorgewebe. In Zellkultur-Experimenten zeigte sich zudem, dass die Tumoren diese Nervenfasern aktiv anlocken können. Sie produzierten vermehrt neurotrophe Faktoren, welche das Wachsen von Nervenfasern fördern. Eine RNA-Sequenzierung der betreffenden Nervenzellen ergab darüber hinaus, dass sie unter dem Einfluss des Tumors ihr genetisches Aktivitätsmuster verändern. Gene, welche für Signalverarbeitung, Immunantwort und das Nervenwachstum relevant sind, wurden deutlich hochreguliert. Dies deutet darauf hin, dass Tumoren die Nervenzellen so umprogrammieren können, dass sie das Krebswachstum unterstützen.
Wie aber beeinflussen diese neuronalen Verbindungen nun den Krebs? Sensorische Nerven leiten Informationen von der Peripherie zum Gehirn. Werden die Fasern des Vagusnervs aktiviert, senden sie unter anderem Signale an ein Steuerzentrum im Hirnstamm. Von dort wird über den Botenstoff Noradrenalin der Sympathikus aktiviert – jener Teil des autonomen Nervensystems, der die Organfunktionen in Stress- oder Notfallsituationen reguliert. Genau diesen Signalweg scheint auch das untersuchte Lungenkarzinom zu nutzen: Ausgehend von den Nervenfasern im Tumor, wird die Signalkette angestoßen, die über den Hirnstamm eine Sympathikusreaktion in der Lunge auslöst – und damit Veränderungen in der unmittelbaren Tumorumgebung.
Nervensignale beeinflussen die Immunreaktion
Auf die Krebszellen selbst scheint das im Rahmen der Stressreaktion ausgeschüttete Noradrenalin allerdings keinen unmittelbaren Effekt zu haben. Vielmehr richtet sich das Signal an Immunzellen. Die sogenannten Alveolar-Makrophagen sitzen in den Lungenbläschen und bilden normalerweise die erste Abwehrlinie der Lunge. Sie beseitigen beispielsweise eingeatmete Staubpartikel, Allergene oder Keime. Unter dem Einfluss von Noradrenalin ändern sie jedoch ihr Verhalten. Anstatt eine Abwehrreaktion zu unterstützen, bremsen sie die Aktivität bestimmter T-Zellen – den Immunzellen, die Tumorzellen erkennen und gezielt zerstören können. So wird das Tumorwachstum indirekt gefördert. „Diese neuen Erkenntnisse zur Interaktion von Gehirn, Nerven, Immunsystem und Lungenkrebs zeigen, dass Krebs tatsächlich eine Systemerkrankung ist, die viele – wenn nicht alle – Bereiche des menschlichen Körpers mit einbezieht“, sagt Frank Winkler von der Neurologischen Klinik am Universitätsklinikum Heidelberg und Leiter der Experimentellen Neuroonkologie am Deutschen Krebsforschungszentrum, DKFZ. Seine Forschungsarbeiten haben wesentlich zum Verständnis der engen Wechselwirkung zwischen Nerven und Tumoren beigetragen. Mit Blick auf die US-Studie betont er: „Das Gehirn selbst ist in einem großen Kreislauf mit beteiligt. Es kann unser Immunsystem so umprogrammieren, dass es nicht mehr gegen Krebs aktiv werden kann.“
Wie stark dieses Forschungsfeld derzeit an Bedeutung gewinnt, zeigte sich auch auf dem Deutschen Krebskongress in Berlin, bei dem eine ganze Sitzung der Krebs-Neurowissenschaft gewidmet war. Dort betonte Ghazaleh Tabatabai von der Universitätsklinik Tübingen, dass die Wechselwirkung zwischen Tumoren und Nervensystem einen „fundamentalen Mechanismus“ darstelle. Daraus ergäben sich potentiell viele therapeutische Angriffspunkte.
Der Vagusnerv als Datenautobahn des Tumors
Die Wissenschaftler aus den USA griffen in einer Reihe von Experimenten gezielt an unterschiedlichen Stellen des Signalwegs ein – sowohl bei den vagalen Nervenzellen in der Lunge als auch bei den beteiligten Neuronen im Hirnstamm. Zudem blockierten sie die Wirkung des Botenstoffs Noradrenalin im Tumorgewebe, indem sie dessen wichtigsten Rezeptor ausschalteten. Dabei zeigten sich immer ähnliche Effekte: Die Lungentumoren wuchsen deutlich langsamer und die Aktivität der T-Zellen, die gegen den Tumor gerichtet sind, nahm zu.
Ob sich diese Beobachtungen auch auf den Menschen übertragen lassen, ist noch offen. „Tatsächlich handelt es sich um experimentelle Modelle, die sehr robust untersucht wurden. Ein Nachweis, dass dieser Mechanismus auch bei Menschen aktiv ist, fehlt noch“, so Winkler. Die Nerven-Tumor-Verbindung ist zwar auch bei Krebspatienten beobachtet worden, aber das menschliche Immunsystem ist komplexer, menschliche Tumore sind genetisch heterogener, und auch die neuronale Verschaltung unterscheidet sich zwischen Maus und Mensch. Unklar ist auch, ob es sich um einen lungenspezifischen Signalweg zum Immunsystem handelt oder ob andere Tumorarten, wie Magen- oder Bauchspeicheldrüsenkrebs, ähnliche vagale Signalwege zur Hemmung der Immunzellen nutzen.
Um die bisherigen Erkenntnisse therapeutisch nutzen zu können, sieht Christian Reinhardt, Direktor der Klinik für Hämatologie und Stammzelltransplantation am Universitätsklinikum Essen, einen klaren nächsten Schritt: „Wir brauchen Technologien, mit denen sich die neuronale Landschaft eines Tumors präzise kartieren lässt.“ Reinhardt betreute eine Studie, in der die Verbindung zwischen Nervenzellen und kleinzelligem Lungenkrebs beschrieben wurde. Angesichts der Heterogenität von Tumoren sei zudem die Biomarkerforschung entscheidend – also die Frage, welche Patienten tatsächlich von einer Therapie profitieren könnten.
Insgesamt zeigt sich Reinhardt zuversichtlich: „Wir verfügen bereits über ein breites Spektrum an Substanzen, die in das Nervensystem eingreifen. Das erleichtert und beschleunigt den Weg in die Klinik.“ Viele dieser Medikamente sind seit Jahrzehnten im Einsatz, beispielsweise zur Therapie von Schmerzen oder Angstzuständen. Er halte es für gut möglich, dass eine zusätzliche Therapie die Wirksamkeit bestehender Chemo- und Immuntherapien steigern könne. Dennoch mahnt er zur Vorsicht. Eingriffe in das Nervensystem wirken breit. Sie können auch Aufmerksamkeit, Stimmung oder geistige Wachheit beeinflussen. „Unser Ziel muss es sein, eine Balance von Tumorkontrolle und dem Erhalt von Autonomie und Würde zu finden.“
Zweifelsfrei eröffnet die Entschlüsselung der Vernetzung solider Tumoren eine neue Dimension der Tumorbiologie. Erstmals wird deutlich, dass Schaltkreise im Gehirn eine aktive Rolle im Krankheitsgeschehen spielen. Je besser diese Netzwerke verstanden werden, desto gezielter kann womöglich künftig eingegriffen werden.





